30/11/2023
El electrocardiograma (ECG) es una herramienta fundamental en la evaluación de la salud cardíaca. Esta prueba, rápida y no invasiva, registra la actividad eléctrica del corazón, mostrando cómo late y revelando información vital sobre su frecuencia, ritmo y estructura. Para los deportistas, comprender los hallazgos de un ECG adquiere una dimensión especial, ya que el entrenamiento regular induce adaptaciones significativas en el corazón, a menudo denominadas el «Corazón del Atleta».

El Corazón del Atleta es una serie de cambios fisiológicos en la estructura y la actividad eléctrica del corazón que ocurren en respuesta al entrenamiento físico constante y de alta intensidad. Estas adaptaciones son generalmente benignas y representan una respuesta saludable del cuerpo para mejorar el rendimiento y la eficiencia cardiovascular. Sin embargo, algunos de estos cambios en el ECG pueden parecer similares a los hallazgos asociados con enfermedades cardíacas subyacentes, algunas de las cuales pueden poner en riesgo la vida del deportista.
La correcta interpretación del ECG en un atleta es crucial para distinguir estas adaptaciones normales de posibles patologías. Un diagnóstico erróneo o tardío podría tener consecuencias graves, incluyendo la muerte súbita cardíaca durante el ejercicio, la principal causa de muerte en atletas jóvenes.
- ¿Qué es un Electrocardiograma y Por Qué se Realiza en Atletas?
- El Corazón del Atleta: Adaptaciones Normales en el ECG
- Hallazgos ECG Fronterizos y Anormales en Atletas
- El Rol del ECG de Esfuerzo
- Tabla Comparativa: Hallazgos ECG Comunes en Atletas
- Preguntas Frecuentes sobre el ECG en Atletas
- Conclusión
¿Qué es un Electrocardiograma y Por Qué se Realiza en Atletas?
Un electrocardiograma es esencialmente un registro gráfico de las señales eléctricas que controlan los latidos del corazón. Se realiza colocando pequeños sensores adhesivos, llamados electrodos, en el pecho y a veces en las extremidades. Estos electrodos captan la actividad eléctrica, que se visualiza como ondas en un monitor o se imprime en papel.
Los médicos utilizan el ECG para:
- Evaluar la frecuencia cardíaca (cuán rápido late el corazón).
- Analizar el ritmo cardíaco (si los latidos son regulares o irregulares, es decir, detectar arritmias).
- Identificar signos de un ataque cardíaco previo o en curso.
- Detectar indicios de arterias cardíacas obstruidas o estrechas (causa de dolor en el pecho).
- Verificar el funcionamiento de marcapasos o tratamientos para enfermedades cardíacas.
- Evaluar la salud cardíaca en personas con síntomas como dolor en el pecho, mareos, palpitaciones, falta de aire, debilidad o fatiga.
En el contexto deportivo, el ECG se convierte en una herramienta clave en la evaluación médica pre-participación. Permite identificar a atletas que, a pesar de parecer sanos, podrían tener una condición cardíaca que los ponga en riesgo durante el esfuerzo físico intenso. Modelos como el italiano, que incluye el ECG en el cribado deportivo, han demostrado una reducción significativa en la incidencia de muerte súbita cardíaca.
Tipos de ECG Utilizados
Además del ECG estándar de 12 derivaciones que se realiza en reposo, existen otras modalidades:
- Monitor Holter: Un dispositivo portátil que el atleta lleva puesto durante 24 horas o más para registrar la actividad cardíaca continua durante las actividades diarias, incluyendo el entrenamiento. Útil para detectar arritmias intermitentes.
- Monitor de Eventos: Similar al Holter, pero registra solo cuando se activa manualmente (al sentir síntomas) o automáticamente si detecta un ritmo irregular. Se usa por períodos más largos, generalmente hasta 30 días.
- Electrocardiograma de Esfuerzo (Prueba de Estrés): Se realiza mientras el atleta camina en una cinta o pedalea en una bicicleta estática. Permite observar cómo responde el corazón al esfuerzo físico y si aparecen anormalidades solo durante el ejercicio.
Algunos dispositivos personales, como los relojes inteligentes, también ofrecen funciones de ECG simples, pero su uso para cribado o diagnóstico médico debe ser validado por un profesional.
El Corazón del Atleta: Adaptaciones Normales en el ECG
El entrenamiento regular, especialmente el de resistencia, induce cambios en el sistema nervioso autónomo (aumentando el tono vagal parasimpático) y modificaciones estructurales en el corazón (aumento del tamaño de las cavidades y/o grosor de las paredes). Estos cambios buscan optimizar el suministro de oxígeno a los músculos durante el ejercicio, resultando en un corazón más eficiente que late más lento y con más fuerza en reposo.
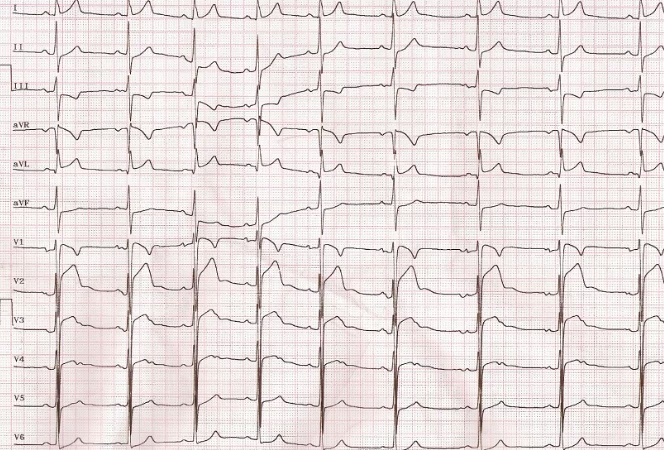
Hasta el 60% de los atletas muestran hallazgos en el ECG que serían considerados anormales en personas sedentarias, pero que son adaptaciones fisiológicas benignas en el contexto deportivo. Los hallazgos normales más comunes incluyen:
- Bradicardia Sinusal: Una frecuencia cardíaca en reposo inferior a 60 latidos por minuto. Es muy común en atletas entrenados (hasta el 80% en deportistas de resistencia de élite) debido al aumento del tono vagal. Una frecuencia entre 30 y 60 lpm es benigna si no hay síntomas. Debe resolverse (aumentar) con el inicio del ejercicio.
- Arritmia Sinusal: Variación de la frecuencia cardíaca con la respiración, más rápida al inspirar y más lenta al espirar. Es un signo de un corazón sano y bien regulado por el sistema nervioso autónomo, a menudo más marcada en jóvenes y atletas.
- Pausas Sinusales: Períodos en los que el nódulo sinusal (el marcapasos natural del corazón) deja de disparar por un breve tiempo. Pausas de hasta 3 segundos son comunes y generalmente benignas en atletas entrenados, especialmente durante el descanso o el sueño, debido al alto tono vagal. Pausas más prolongadas (> 6 segundos) aunque a veces vistas, deben ser evaluadas para descartar disfunción del nódulo sinusal.
- Bloqueo Auriculoventricular (AV) de Primer Grado: Un retraso en la conducción eléctrica entre las aurículas y los ventrículos, que se manifiesta como un intervalo PR prolongado (> 200 ms) pero constante en cada latido. Es común en atletas de resistencia (PR entre 200 y 399 ms) y se considera benigno si el intervalo PR se acorta con el aumento de la frecuencia cardíaca durante el ejercicio o la hiperventilación.
- Bloqueo AV de Segundo Grado Mobitz Tipo I (Wenckebach): Se caracteriza por un alargamiento progresivo del intervalo PR hasta que una onda P no conduce y un latido se omite. Es relativamente común (hasta 10%) y generalmente benigno en atletas entrenados, resolviéndose con el aumento de la frecuencia cardíaca durante el ejercicio.
- Aumento del Voltaje del QRS: Refleja el aumento del grosor muscular del ventrículo izquierdo (hipertrofia ventricular izquierda fisiológica).
- Bloqueo Incompleto de Rama Derecha (BIRD): Un patrón común en el ECG que no suele tener significado patológico en atletas asintomáticos.
- Repolarización Precoz: Elevación del segmento ST, a menudo con una muesca en el punto J. Es un hallazgo frecuente y generalmente benigno en atletas.
- Patrones de Repolarización Específicos: Inversión de la onda T en derivaciones precordiales derechas (V1-V4) es común en atletas jóvenes (menores de 16 años) y en atletas de origen africano o afrocaribeño (hasta V4 o más allá), donde se considera un patrón normal.
Es importante destacar que estos hallazgos se consideran normales en un atleta asintomático que no tiene antecedentes familiares de enfermedades cardíacas o muerte súbita.
Hallazgos ECG Fronterizos y Anormales en Atletas
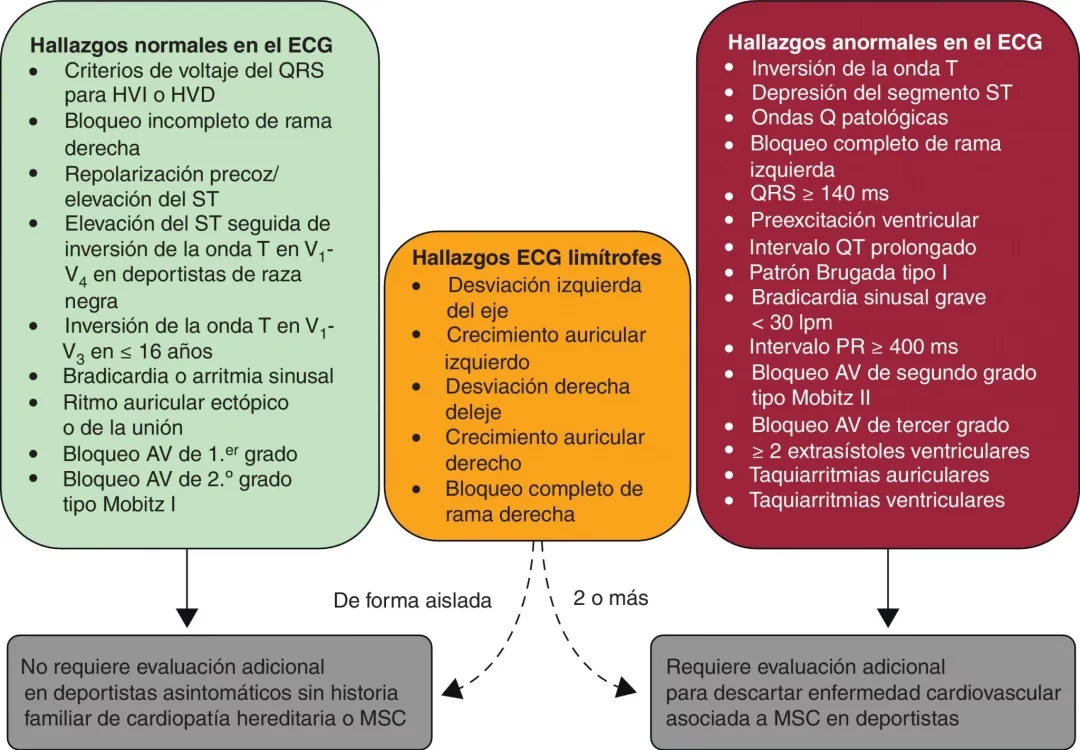
Algunos hallazgos en el ECG de un atleta pueden ser ambiguos, cayendo en una "zona gris" que requiere una evaluación médica más detallada para diferenciar entre una adaptación normal y una posible patología. Otros hallazgos son claramente anormales y siempre deben investigarse.
Hallazgos Fronterizos (Pueden Requerir Evaluación Adicional):
- Agrandamiento auricular derecho o izquierdo.
- Desviación del eje eléctrico a la derecha o a la izquierda.
- Bloqueo completo de rama derecha.
La presencia de uno solo de estos hallazgos en un atleta asintomático suele ser benigna. Sin embargo, la combinación de dos o más hallazgos fronterizos, o su aparición en un atleta con síntomas o antecedentes familiares relevantes, justifica una investigación más profunda.
Hallazgos Anormales (Requieren Investigación Obligatoria):
- Bloqueo AV de Segundo Grado Mobitz Tipo II o Bloqueo AV de Tercer Grado (Completo): Estos patrones indican problemas significativos en la conducción AV y no son adaptaciones normales del atleta.
- Pre-excitación Ventricular (Patrón de Wolff-Parkinson-White - WPW): Caracterizado por un intervalo PR corto, onda delta y complejo QRS ancho. Indica la presencia de una vía accesoria anormal que puentea el nodo AV. Aunque muchos atletas con WPW son asintomáticos, existe el riesgo de taquiarritmias rápidas y potencialmente fatales. Requiere evaluación para estratificar el riesgo.
- Intervalo QT Largo (Síndrome de QT Largo - SQTL): Un QTc prolongado (generalmente ≥ 480 ms) en ECGs repetidos, o ≥ 460 ms con síntomas o antecedentes familiares/genéticos, sugiere una canalopatía asociada con riesgo de arritmias ventriculares graves y muerte súbita. Un QTc ≥ 500 ms requiere derivación urgente a un electrofisiólogo. Valores entre 460-480 (hombres) o 480-500 (mujeres) se consideran zona gris de alta sospecha.
- Intervalo QT Corto (Síndrome de QT Corto - SQTC): Un QTc muy corto (≤ 320 ms, o ≤ 360 ms con antecedentes relevantes) es una canalopatía rara pero letal asociada con arritmias ventriculares.
- Patrón de Brugada Tipo 1: Un patrón específico en las derivaciones precordiales derechas (V1-V3) con elevación cóncava del segmento ST (≥ 2 mm) seguido de onda T invertida. Es el único patrón diagnóstico del Síndrome de Brugada, una canalopatía asociada con alto riesgo de arritmias ventriculares, a menudo durante el reposo o el sueño. Debe diferenciarse de la repolarización precoz benigna. Requiere evaluación por un electrofisiólogo.
- Contracciones Ventriculares Prematuras (PVCs) Múltiples o Complejas: Aunque las PVCs aisladas son comunes y generalmente benignas en atletas, la presencia de dos o más PVCs en un ECG estándar, una carga elevada de PVCs (≥ 2000/24h), o patrones complejos (parejas, tripletes, taquicardia ventricular no sostenida, fenómeno R sobre T) puede indicar una enfermedad cardíaca subyacente (como miocardiopatías o canalopatías). La morfología de las PVCs y su comportamiento durante el ejercicio (si aumentan o disminuyen) son claves para la evaluación.
- Taquicardias Ventriculares (TV): Ritmos rápidos originados en los ventrículos. Cualquier forma de TV sostenida o no sostenida, especialmente si es frecuente o compleja, es anormal en un atleta y requiere una investigación exhaustiva para descartar enfermedades estructurales o eléctricas.
- Inversión de la Onda T (TWI) Patológica: Inversión de la onda T en derivaciones que no sean las precordiales derechas (V1-V4, especialmente en jóvenes) o en atletas de raza negra, o una TWI muy profunda, puede ser un signo de miocardiopatía (como la miocardiopatía hipertrófica o la miocardiopatía arritmogénica del ventrículo derecho).
- Ondas Q Patológicas: Pueden indicar daño miocárdico previo (como un ataque cardíaco).
- Depresión del Segmento ST: Especialmente si ocurre durante el ejercicio, puede sugerir isquemia (flujo sanguíneo reducido al músculo cardíaco).
La presencia de cualquiera de estos hallazgos anormales requiere una evaluación cardiológica exhaustiva, que puede incluir pruebas como ecocardiograma, resonancia magnética cardíaca (RMC), monitorización Holter de 24 horas, prueba de esfuerzo, estudios electrofisiológicos o pruebas genéticas.
El Rol del ECG de Esfuerzo
El ECG de esfuerzo, o prueba de estrés, es una herramienta valiosa para evaluar el comportamiento eléctrico del corazón durante el ejercicio gradual. Permite observar cómo cambian la frecuencia, el ritmo y la morfología del ECG bajo estrés fisiológico. Algunos hallazgos que son ambiguos en reposo pueden clarificarse con el ejercicio:
- La bradicardia sinusal o el bloqueo AV de primer grado/Mobitz I deben resolverse o mejorar con el aumento de la frecuencia cardíaca durante el ejercicio. Si no lo hacen, puede ser un signo de disfunción.
- Las PVCs que desaparecen con el ejercicio suelen ser benignas, mientras que las que aparecen o aumentan durante el ejercicio son más sospechosas de patología subyacente y requieren investigación.
- La depresión del segmento ST que aparece durante el esfuerzo puede indicar isquemia.
La prueba de esfuerzo compara el ECG en reposo con el ECG durante y después del ejercicio, proporcionando información dinámica sobre la salud cardíaca del atleta.
Tabla Comparativa: Hallazgos ECG Comunes en Atletas
| Hallazgo ECG | En Atletas Entrenados (Comúnmente Benigno) | Posiblemente Patológico (Requiere Evaluación) |
|---|---|---|
| Frecuencia Cardíaca en Reposo | Bradicardia sinusal (<60 lpm), a menudo <40 lpm. | Bradicardia sinusal ≤ 30 lpm asintomática (requiere evaluación), o cualquier bradicardia asociada a síntomas (mareos, síncope) o respuesta inadecuada al ejercicio. |
| Ritmo Cardíaco | Arritmia sinusal marcada. | Pausas sinusales > 3 segundos asociadas a síntomas o que no se resuelven con ejercicio. Disfunción del nódulo sinusal (enfermedad del seno). |
| Intervalo PR | Prolongado (Bloqueo AV 1er grado: 200-399 ms), se acorta con ejercicio. | Marcadamente prolongado (≥ 400 ms), no se acorta adecuadamente con ejercicio. Bloqueo AV de 2do grado Mobitz II o 3er grado. Intervalo PR corto con onda delta (WPW). |
| Complejo QRS | Voltaje elevado (Hipertrofia Ventricular Izquierda fisiológica). Bloqueo incompleto de rama derecha. | QRS ancho con onda delta (WPW). Bloqueo completo de rama izquierda o derecha (especialmente si es de nueva aparición). Ondas Q patológicas. |
| Segmento ST y Onda T | Elevación del segmento ST con muesca (repolarización precoz). Inversión de la onda T en V1-V4 (especialmente jóvenes y atletas de raza negra). | Depresión del segmento ST (especialmente con ejercicio). Inversión de la onda T en derivaciones inusuales o profundas (sospecha de miocardiopatía). Patrón de Brugada Tipo 1. |
| Arritmias Ventriculares | PVCs aisladas, monomórficas, que disminuyen con ejercicio. | PVCs múltiples (≥ 2 en ECG 10s), carga elevada (≥ 2000/24h), morfologías sospechosas, que aumentan o no disminuyen con ejercicio. Parejas, tripletes, TV no sostenida/sostenida. |
| Intervalo QT | QTc normal o ligeramente prolongado (considerando el ritmo lento). | QTc prolongado (≥ 460 ms, especialmente ≥ 480/500 ms). QTc corto (≤ 320 ms). |
Preguntas Frecuentes sobre el ECG en Atletas
¿Es normal que un atleta tenga el corazón más grande?
Sí, el entrenamiento de resistencia puede llevar a un aumento fisiológico del tamaño de las cavidades cardíacas (remodelación excéntrica) y, en menor medida, del grosor de las paredes (remodelación concéntrica, más asociada a deportes de fuerza). Esto es una adaptación normal conocida como el «Corazón del Atleta» y no es lo mismo que la hipertrofia patológica vista en algunas enfermedades.
¿Por qué mi frecuencia cardíaca en reposo es tan baja si soy atleta?
El entrenamiento regular aumenta la actividad del nervio vago, que ralentiza la frecuencia cardíaca. Un corazón entrenado es más eficiente, bombeando más sangre con cada latido (mayor volumen sistólico), por lo que necesita menos latidos por minuto para mantener el flujo sanguíneo necesario en reposo. Una frecuencia cardíaca baja en reposo (bradicardia) es una adaptación común y benigna en atletas.
¿Puede un ECG detectar todas las enfermedades cardíacas en atletas?
No, el ECG es una herramienta de cribado muy útil, pero no detecta todas las condiciones cardíacas. Es más eficaz para identificar anormalidades eléctricas o signos de hipertrofia significativa. Algunas enfermedades, especialmente en etapas tempranas o con manifestaciones sutiles, pueden requerir pruebas adicionales (como ecocardiograma, RMC o pruebas genéticas) incluso si el ECG es normal o muestra solo hallazgos fronterizos.
¿Qué debo hacer si mi ECG deportivo muestra hallazgos que no son completamente normales?
Si tu ECG muestra hallazgos que no se ajustan a las adaptaciones típicamente benignas del atleta (hallazgos fronterizos o anormales), tu médico deportivo o cardiólogo te indicará si necesitas pruebas adicionales para descartar una enfermedad cardíaca subyacente. Es fundamental seguir la recomendación médica y no ignorar estos hallazgos.
¿Necesito un ECG si no tengo síntomas?
Sí, la evaluación pre-participación que incluye un ECG es recomendada para atletas, especialmente aquellos que compiten a niveles más altos o tienen antecedentes familiares de enfermedades cardíacas o muerte súbita. Muchas condiciones cardíacas que ponen en riesgo a los atletas pueden ser asintomáticas hasta que ocurre un evento grave.
Conclusión
El electrocardiograma es una prueba indispensable en la evaluación de la salud cardíaca de los deportistas. Permite vislumbrar la actividad eléctrica del corazón y detectar tanto las adaptaciones fisiológicas esperadas del Corazón del Atleta como las posibles señales de alarma que podrían indicar una enfermedad cardíaca subyacente. La interpretación experta del ECG, junto con la historia clínica del atleta y, si es necesario, pruebas complementarias, es clave para garantizar una participación deportiva segura y proteger la salud a largo plazo. Si eres deportista, asegúrate de realizarte evaluaciones médicas periódicas que incluyan un ECG y discute siempre tus resultados con un profesional de la salud con experiencia en medicina deportiva.
Si quieres conocer otros artículos parecidos a Hallazgos ECG en Atletas: ¿Normal o Alarma? puedes visitar la categoría Deportes.
