27/07/2023
El ejercicio es una herramienta increíblemente poderosa para el manejo de la diabetes. No solo ayuda a controlar los niveles de azúcar en sangre, sino que también mejora la salud cardiovascular, ayuda en el control del peso, aumenta la sensibilidad a la insulina y mejora el bienestar general. Sin embargo, para las personas con diabetes, el ejercicio requiere una planificación cuidadosa y una atención especial a cómo afecta la glucosa en sangre y la medicación. No existe un único "mejor" entrenamiento para todos los diabéticos, ya que el plan ideal debe ser personalizado, pero sí hay pautas fundamentales que garantizan que la actividad física sea segura y beneficiosa.
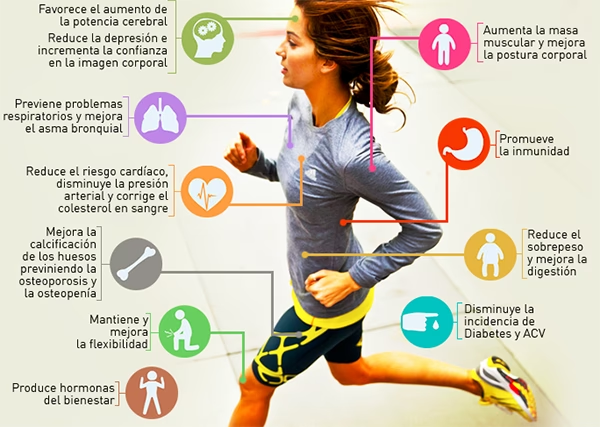
Integrar la actividad física en la rutina diaria es uno de los pilares en el tratamiento de la diabetes tipo 1 y tipo 2. La contracción muscular durante el ejercicio utiliza glucosa como fuente de energía, lo que ayuda a reducir los niveles de azúcar en la sangre. A largo plazo, el ejercicio regular puede mejorar la capacidad del cuerpo para usar la insulina de manera más eficiente, un efecto conocido como mejora de la sensibilidad a la insulina. Esto es particularmente beneficioso para las personas con resistencia a la insulina, común en la diabetes tipo 2.
Sin embargo, es vital entender que el ejercicio también puede tener efectos variables sobre la glucosa. Dependiendo de la intensidad, duración, el momento del día, la alimentación reciente y la medicación, el azúcar en sangre puede subir o bajar. Por eso, la monitorización y la adaptación son clave.
La Regla de Oro: Monitorización Constante de la Glucosa
Antes de iniciar cualquier rutina de ejercicio, y especialmente al probar un nuevo tipo de actividad o intensidad, es fundamental saber cómo reacciona tu cuerpo. Esto implica verificar tus niveles de glucosa en sangre antes, durante y después del ejercicio.
- Antes del ejercicio: Comprobar tu nivel de glucosa te da una idea de tu punto de partida. Si está demasiado bajo (hipoglucemia) o demasiado alto (hiperglucemia), puede que necesites tomar medidas antes de empezar o posponer el entrenamiento. Tu médico o educador en diabetes puede darte rangos seguros para ejercitarte. Generalmente, un nivel entre 100 mg/dL y 250 mg/dL puede ser un buen punto de partida, pero esto varía por persona.
- Durante el ejercicio: Para entrenamientos de larga duración o intensidad moderada a alta, monitorizar la glucosa durante la actividad puede prevenir episodios de hipoglucemia. Si sientes síntomas como mareo, sudoración excesiva, confusión o debilidad, detente inmediatamente y mide tu glucosa. Ten siempre a mano una fuente de carbohidratos de acción rápida (como tabletas de glucosa, jugo o caramelos).
- Después del ejercicio: Los efectos del ejercicio sobre la glucosa pueden durar horas. Es crucial verificar los niveles varias horas después de finalizar, especialmente antes de acostarte, para detectar hipoglucemia tardía. El cuerpo puede seguir utilizando glucosa para reponer las reservas de energía muscular.
Esta monitorización te ayuda a comprender cómo diferentes tipos de ejercicio afectan tus niveles y a ajustar tu plan de manejo.
Ajustando Medicamentos: Un Tema Crucial
El texto proporcionado subraya un punto vital: puede ser necesario ajustar la dosis de tus medicamentos, especialmente la insulina, antes y después del ejercicio. Esto es particularmente cierto si usas insulina o ciertos tipos de pastillas que pueden causar hipoglucemia.
Si te ejercitas dentro de una o dos horas después de una comida para la que te inyectaste insulina de acción rápida (insulina de "comida"), es muy probable que necesites reducir esa dosis de insulina para evitar una caída de glucosa durante o poco después del ejercicio. La cantidad exacta a reducir depende de muchos factores, incluyendo la intensidad y duración del ejercicio, la dosis de insulina habitual y la comida consumida.
De manera similar, la insulina basal (de acción prolongada) o ciertos medicamentos orales pueden necesitar ajustes si tu rutina de ejercicio cambia significativamente. Nunca realices estos ajustes por tu cuenta sin antes hablar con tu médico o tu equipo de atención de la diabetes. Ellos son quienes mejor pueden guiarte sobre cómo modificar tus dosis basándose en tu plan de ejercicio, tus niveles de glucosa y tus otras necesidades médicas.
Empezar con Calma: La Progresión Inteligente
El consejo de empezar con un entrenamiento fácil para ver cómo afecta tu azúcar en sangre es excelente. Si eres nuevo en el ejercicio o estás probando una actividad diferente, comienza con sesiones cortas y de baja intensidad. Esto te permite observar la respuesta de tu glucosa y cómo se siente tu cuerpo. Una caminata rápida de 15-20 minutos puede ser un buen inicio. Con el tiempo, a medida que te sientas más cómodo y entiendas mejor la respuesta de tu glucosa, puedes aumentar gradualmente la duración y la intensidad.
La progresión debe ser lenta y constante. Aumentar demasiado la intensidad o el volumen demasiado rápido puede no solo ser peligroso para tus niveles de glucosa, sino que también aumenta el riesgo de lesiones.
Tipos de Ejercicio Beneficiosos para Diabéticos
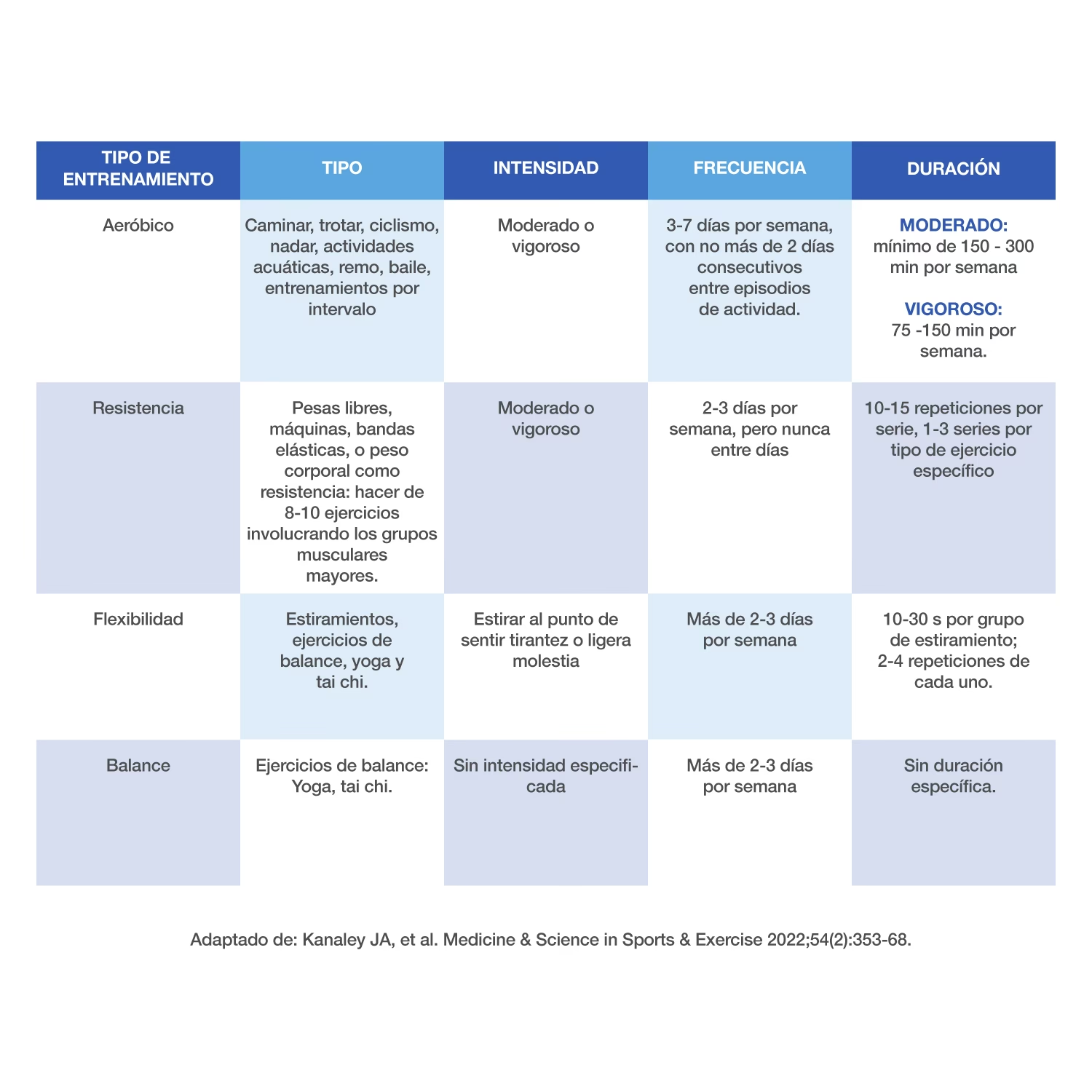
Aunque el texto fuente se centra en la gestión y no en el tipo específico de ejercicio, la investigación ha demostrado que una combinación de diferentes tipos de actividad física es ideal para las personas con diabetes. Los dos tipos principales son:
1. Ejercicio Aeróbico: También conocido como cardio, implica actividades que aumentan tu ritmo cardíaco y respiración. Ayuda a mejorar la salud cardiovascular y a reducir la glucosa en sangre durante la actividad y en las horas siguientes.
2. Entrenamiento de Fuerza (o Resistencia): Implica usar pesas, bandas de resistencia o el propio peso corporal para construir músculo. El aumento de la masa muscular mejora la sensibilidad a la insulina y ayuda a controlar la glucosa a largo plazo, ya que los músculos son los principales consumidores de glucosa del cuerpo.
Una combinación de ambos ofrece los mayores beneficios. Aquí hay una tabla comparativa:
| Tipo de Ejercicio | Beneficios Clave para Diabéticos | Ejemplos |
|---|---|---|
| Ejercicio Aeróbico | Mejora la salud del corazón y los pulmones, quema calorías, reduce la glucosa durante y después del ejercicio, mejora el estado de ánimo. | Caminar rápido, trotar, nadar, ciclismo, bailar, zumba. |
| Entrenamiento de Fuerza | Aumenta la masa muscular y la fuerza, mejora la sensibilidad a la insulina, ayuda en el control de peso a largo plazo, fortalece huesos y articulaciones. | Levantamiento de pesas, bandas elásticas, ejercicios con peso corporal (flexiones, sentadillas), máquinas de gimnasio. |
Además del ejercicio aeróbico y el entrenamiento de fuerza, los ejercicios de flexibilidad (como estiramientos o yoga) y equilibrio son importantes para mantener la movilidad y prevenir caídas.
Planificación y Seguridad Adicionales
Más allá de la monitorización y el ajuste de medicación, considera estos puntos:
- Horario: Intenta hacer ejercicio a la misma hora cada día si es posible, ya que esto puede ayudar a predecir y gestionar mejor las respuestas de la glucosa. Evita hacer ejercicio en los picos de acción de tu insulina.
- Hidratación: Bebe suficiente agua antes, durante y después del ejercicio, especialmente si es de larga duración o en ambientes cálidos.
- Calzado y Ropa: Usa calzado adecuado y cómodo para proteger tus pies, especialmente si tienes neuropatía diabética. Revisa tus pies después del ejercicio en busca de ampollas o cortes.
- Identificación: Lleva siempre alguna forma de identificación que indique que tienes diabetes y qué hacer en caso de una emergencia (como hipoglucemia).
- Snacks: Ten a mano carbohidratos de acción rápida (como se mencionó antes) y un snack más sustancioso si planeas un entrenamiento largo o intenso, o si tus niveles de glucosa tienden a bajar con el ejercicio.
Señales de Alarma: Qué Observar
Es vital conocer los síntomas de la hipoglucemia (bajo azúcar) y la hiperglucemia (alto azúcar) que pueden ocurrir durante o después del ejercicio. La hipoglucemia puede manifestarse como sudoración, temblores, mareos, confusión, palpitaciones o hambre extrema. La hiperglucemia puede causar sed excesiva, micción frecuente, fatiga y visión borrosa. Si experimentas cualquiera de estos síntomas, detén el ejercicio y verifica tu glucosa.
Preguntas Frecuentes (FAQs)
- ¿Con qué frecuencia debo hacer ejercicio? Las recomendaciones generales son al menos 150 minutos de ejercicio aeróbico de intensidad moderada por semana (por ejemplo, 30 minutos, 5 días a la semana) y 2-3 sesiones de entrenamiento de fuerza por semana, en días no consecutivos.
- ¿Qué debo comer antes de hacer ejercicio? Depende de tus niveles de glucosa, el momento del ejercicio con respecto a tus comidas y medicación, y la intensidad/duración del entrenamiento. Si tu glucosa está baja o planeas un ejercicio prolongado, puede que necesites un pequeño snack de carbohidratos. Consulta a tu médico o dietista.
- ¿Qué hago si mi azúcar está muy bajo o alto antes de entrenar? Si está muy bajo (por debajo de 100 mg/dL, aunque esto varía), consume un carbohidrato de acción rápida y espera a que suba antes de empezar. Si está muy alto (por encima de 250-300 mg/dL, especialmente si hay cetonas presentes), puede que no sea seguro hacer ejercicio, ya que podría elevar aún más la glucosa. Consulta las pautas de tu médico.
- ¿Es seguro hacer ejercicio solo? Si eres propenso a la hipoglucemia o estás probando una nueva rutina, es más seguro hacer ejercicio acompañado o al menos informar a alguien sobre tu plan y hora de regreso. Lleva siempre tu teléfono móvil.
La Importancia del Equipo Médico
Finalmente, y como se mencionó en el texto base, la comunicación con tu equipo de atención de la diabetes (médico, educador en diabetes, dietista, endocrinólogo) es fundamental. Ellos pueden ayudarte a desarrollar un plan de ejercicio seguro y efectivo que se ajuste a tu tipo de diabetes, medicación, otras condiciones médicas y estilo de vida. No dudes en preguntarles sobre cómo ajustar tu plan de alimentación y medicación en torno al ejercicio.
En resumen, el "mejor" entrenamiento para la diabetes es aquel que disfrutas, que puedes realizar de forma constante y que se adapta a tus necesidades individuales, siempre realizado con una cuidadosa monitorización de la glucosa y una adecuada gestión de la insulina y otros medicamentos, bajo la supervisión de tu médico. Empieza despacio, escucha a tu cuerpo y los beneficios para tu salud serán inmensos.
Este artículo es solo informativo y no sustituye el consejo médico profesional. Consulta siempre a tu médico antes de iniciar cualquier programa de ejercicio o hacer cambios en tu tratamiento para la diabetes.
Si quieres conocer otros artículos parecidos a Ejercicio y Diabetes: Gestión Segura puedes visitar la categoría Salud.